Non chirurgical. Mini-invasif. Sans impact sur la fonction sexuelle.
L'embolisation des artères de la prostate est un traitement non chirurgical, mini-invasif, sûr, sans impact sur l'érection ou l'éjaculation et efficace pour le traitement de l'hypertrophie bénigne de la prostate qui est une pathologie très fréquente apparaissant avec l'âge. Environ 20% des cinquantenaires présentent des symptômes en lien avec cette maladie.
Intervention mini-invasive en ambulatoire sous anesthésie locale sans cicatrice
Réalisation par le radiologue interventionnel sous guidage de l'imagerie
Efficacité reconnue par de nombreuses études scientifiques récentes
Prise en charge par l'assurance de base LAMal en Suisse
Fonction sexuelle préservée sans impact sur l'érection ou l'éjaculation
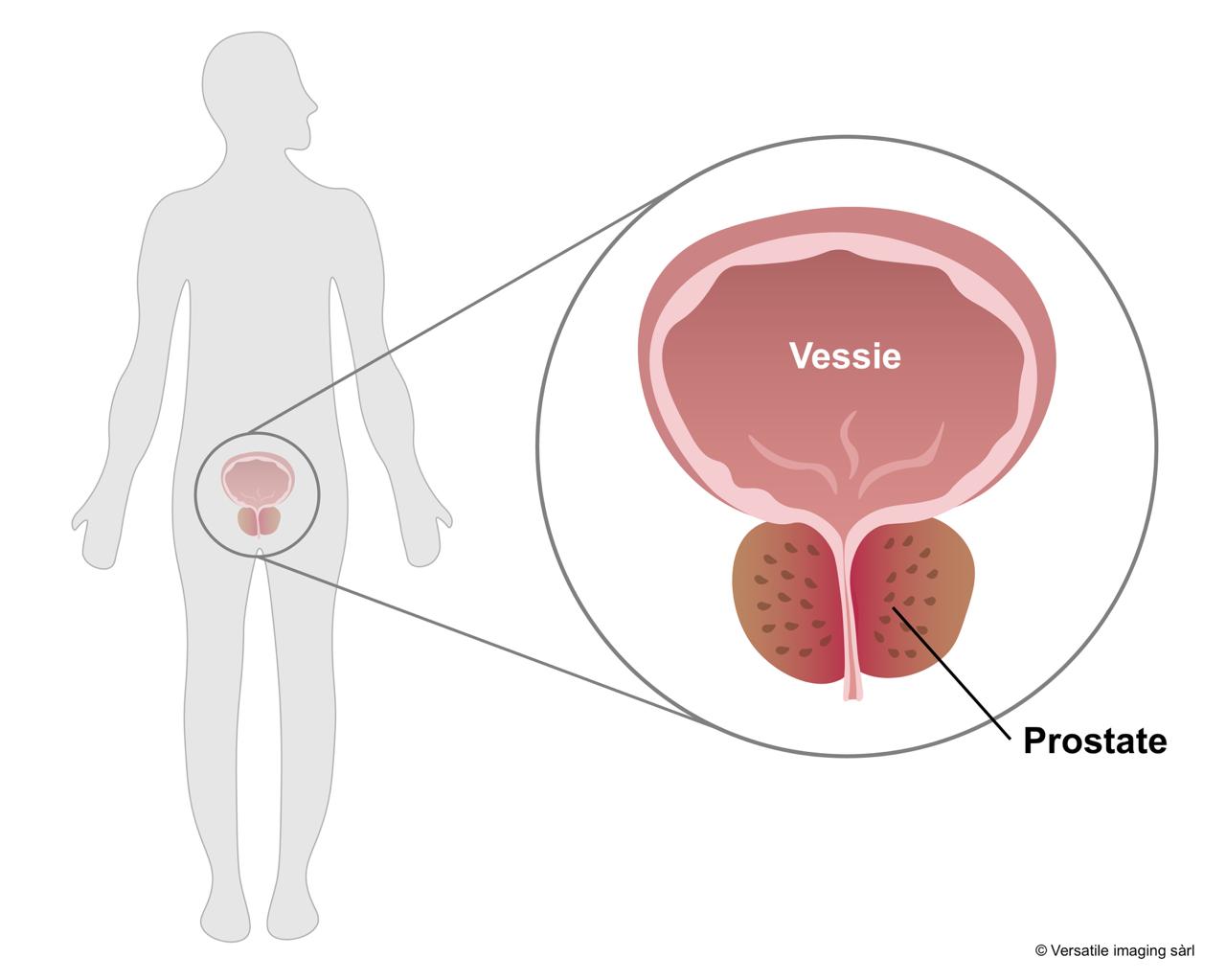
L'hypertrophie bénigne de prostate, est une pathologie fréquente dans notre société vieillissante. On estime que 60 % des hommes à 60 ans en sont porteur, avec une symptomatologie gênante dans 25 à 50% des cas. La prévalence augmente avec l'âge, atteignant même 90% des hommes à 90 ans. Sous l'effet des hormones et au fil de l'âge, la prostate s'hypertrophie, avec le développement de tissu bénin appelé adénome. Cette croissance va comprimer l'urètre, qui est le canal cheminant au centre de la prostate pour l'évacuation des urines vers le pénis, créant ainsi un obstacle à l'évacuation des urines.
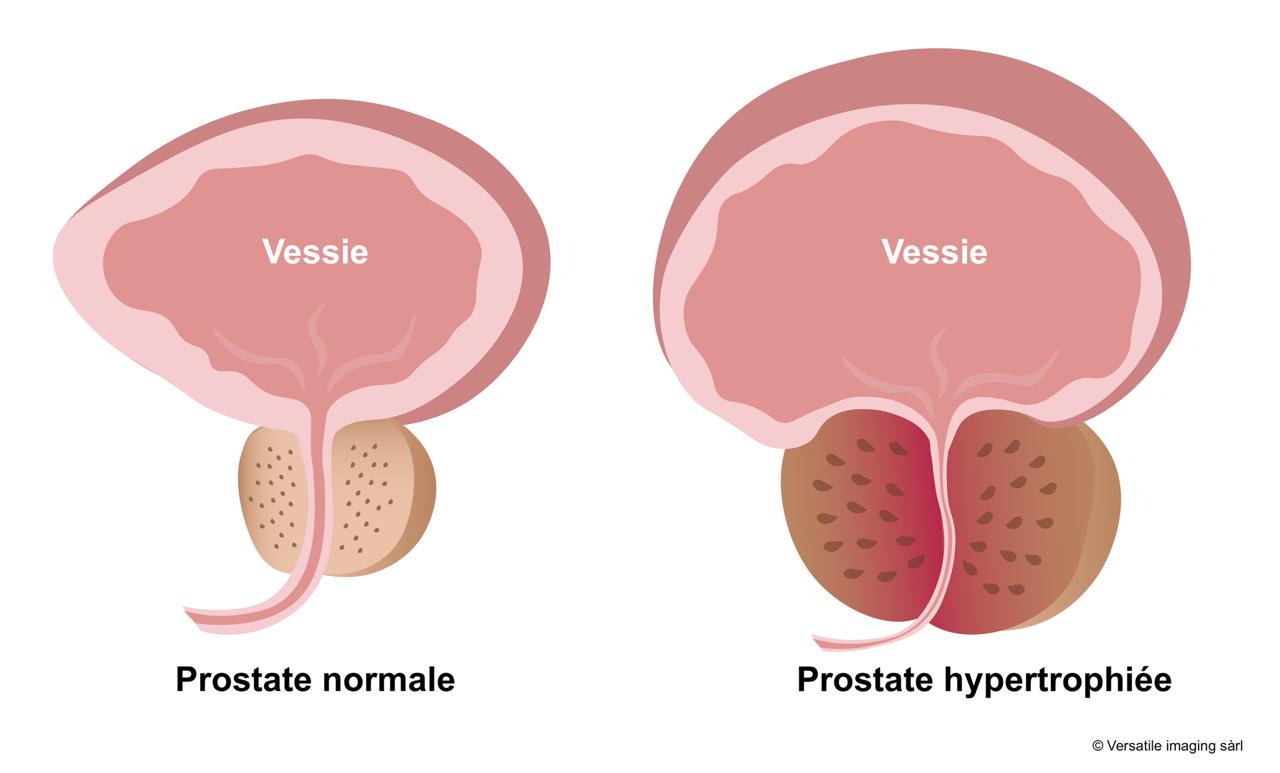
Les symptômes dits "obstructifs" représentent une difficulté vider la vessie lors de la miction à cause du blocage de l'urètre.
Les symptômes dits "irritatifs" correspondent à des envies fréquentes d'uriner, des réveils ou des levers nocturnes, à cause d'une irritation de la vessie par la prostate agrandie.
Parfois, le patient n'arrive même plus à évacuer ses urines, on parle alors de rétention aiguë d'urines qui est traitée en urgence par mise en place d'une sonde vésicale.
Cette pathologie n'est pas qu'un inconfort, elle peut mener à l'insuffisance rénale si les reins sont exposés de manière chronique à une hyperpression urinaire liée à cet obstacle.
Le traitement actuel de l'hypertrophie bénigne de la prostate comprend :
Le traitement médicamenteux est souvent proposé en première intention pour les formes débutantes. Plusieurs types de molécules peuvent être prescrites par votre urologue.
Les alpha-bloquants permettent aux muscles lisses de la prostate et du col vésical de se relâcher, pour faciliter le passage de l'urine lors de la miction. Ils sont souvent prescrits en cas de symptômes modérés à sévères. Ils ont une efficacité modérée mais causent souvent des effets secondaires (vertiges, fatigue, hypotension, éjaculation rétrograde).
Les inhibiteurs de la 5-alpha-réductase appartiennent à une autre gamme de traitement. Ils réduisent la conversion de la testostérone en DHT (forme activée de la testostérone) et diminuent le volume prostatique. Leurs effets secondaires (diminution de la libido, dysfonction érectile, gynécomastie) sont particulièrement redoutés par les patients désireux de conserver une vie intime épanouie.
Le traitement chirurgical, la résection ouverte, laparoscopique ou par robot de la prostate est évidemment le traitement le plus efficace puisque la prostate est chirurgicalement retirée mais c'est également le traitement le plus invasif, exclusivement réalisé sous anesthésie générale et durant une hospitalisation. Il est pratiqué par les urologues. Étant donné sa lourdeur, ce traitement est rarement proposé pour traiter l'hypertrophie bénigne de la prostate.
Les traitements endoscopiques de résection de la prostate (passage par l'urètre) (résection trans-urétrale de la prostate ou TURP/REP) sont en général réalisés sous anesthésie générale lors d'une courte hospitalisation, avec port d'une sonde vésicale au décours, plus rarement en ambulatoire et sous anesthésie locale. C'est également l'urologue qui réalise ce traitement qui consiste à découper le tissu prostatique hypertrophié sous contrôle de la vue au moyen d'un endoscope rigide introduit par l'urètre. Un lavage continu refoule les copeaux vers la vessie et ceux-ci sont récupérés en fin d'intervention. Une variante appelée vaporisation (jets de vapeur, laser, etc.) permet de détruire la prostate selon le même abord. Les suites opératoires sont en général marquées par des douleurs durant quelques jours, un syndrome vésical irritatif (semaines-mois). Ces traitements endoscopiques sont associés à des complications telles que :
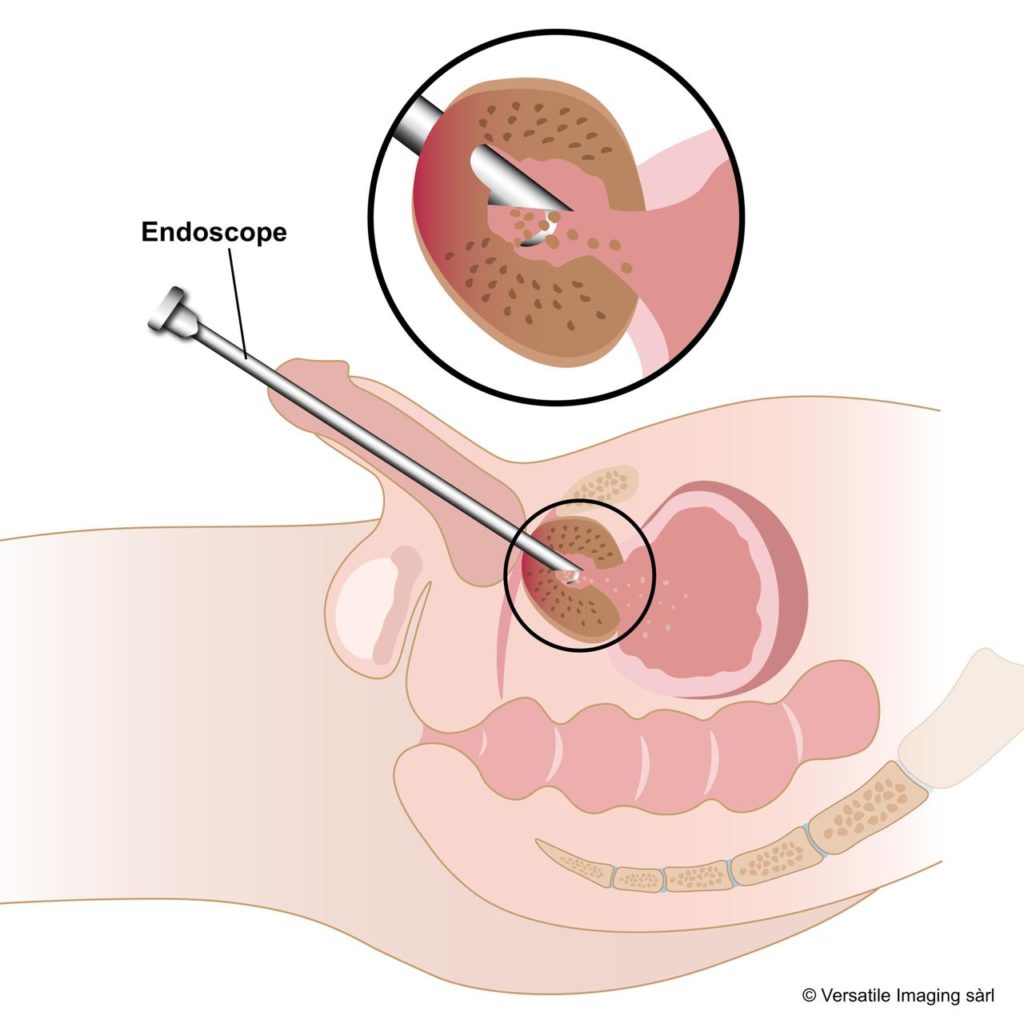
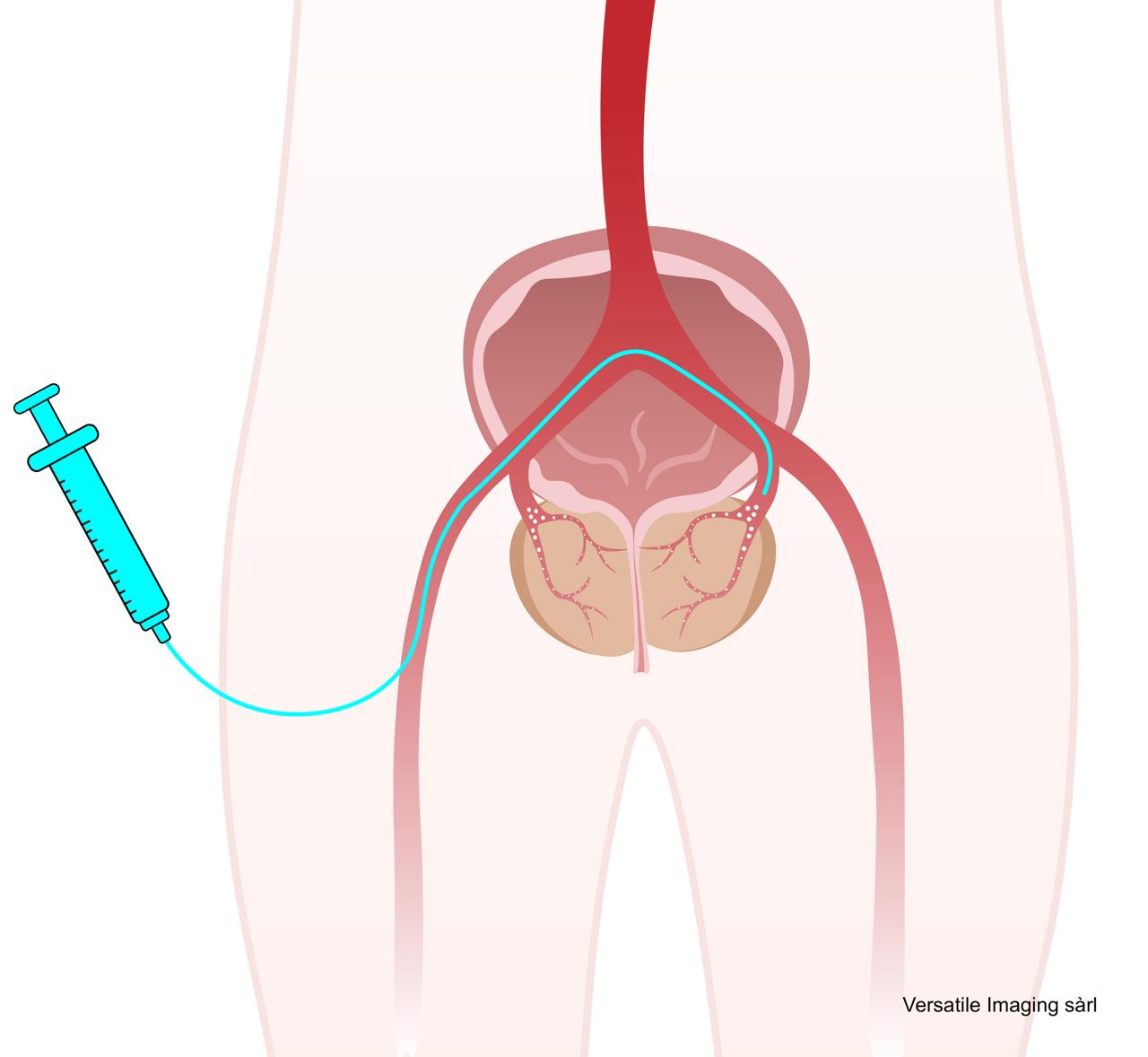
Le principe est différent des traitements urologiques endoscopiques. Il ne s'agit pas de réséquer et d'évacuer le tissu hypertrophié mais de l'assécher en le privant de son apport sanguin. La prostate va ensuite diminuer de taille progressivement. Le radiologue va rentrer au travers de la peau dans les petites artères qui amènent le sang à la prostate et les boucher de chaque côté. C'est une intervention rapide (1-3h), réalisée en ambulatoire, indolore et prise en charge par l'assurance de base LAMal.
Lors de votre premier contact avec le radiologue interventionnel, il vous sera demandé de rassembler toute une série de données médicales (rapports d'urologie, images (CD, clé USB, cloud) et compte rendu d'IRM de la prostate, etc.) qui permettront au radiologue de déterminer si vous êtes un bon candidat pour ce traitement lors de votre consultation pré-interventionnelle. L'IRM de la prostate est particulièrement importante pour exclure des signes de cancer de la prostate qui constitue l'une des rares contre-indications. Votre opérateur peut aussi vous demander de réaliser un angioscanner (technique différente de l'IRM) qui permet de préciser l'anatomie particulière de vos fines artères prostatiques ce qui facilitera le cathétérisme lors de l'intervention.
Lors de la consultation pré-interventionnelle, il vous sera demandé de remplir deux questionnaires pour évaluer vos symptômes urinaires obstructifs et votre fonction sexuelle érectile. Vous pouvez librement télécharger ces questionnaires et les remplir avant votre consultation. Une analyse sanguine basique sera réalisée. Une analyse urinaire est parfois aussi réalisée. Un débitmètre urinaire servira de base pour le suivi post-traitement.
L'intervention se fait en ambulatoire ou lors d'une hospitalisation de courte durée. Elle est réalisée par des radiologues interventionnels dans une salle de radiologie interventionnelle, sous anesthésie locale. Il est possible qu'une sonde urinaire vous soit posée.
L'opération se déroule dans un environnement stérile similaire à celui d'un bloc opératoire. Vous serez déshabillé et installé sur la table de radiologie. Le personnel médical vous placera une perfusion, puis après avoir désinfecté votre aine ou votre poignet une dernière fois, vous serez recouvert de draps stériles.
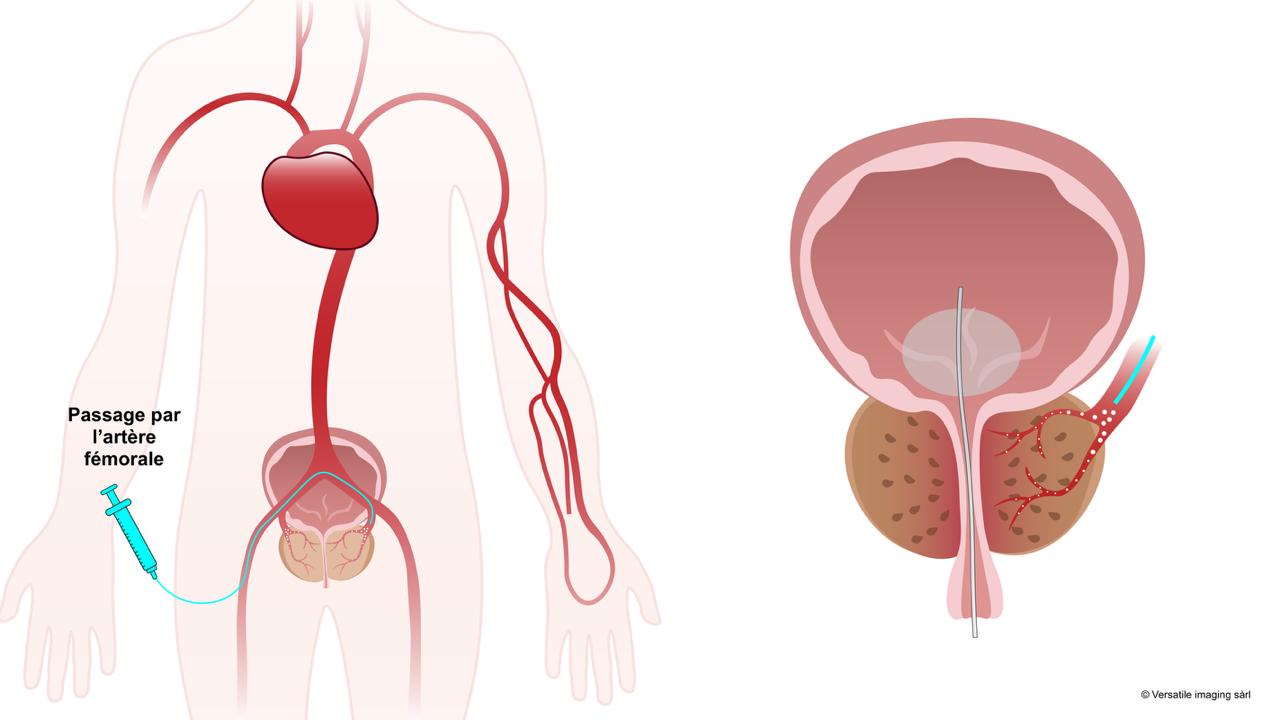
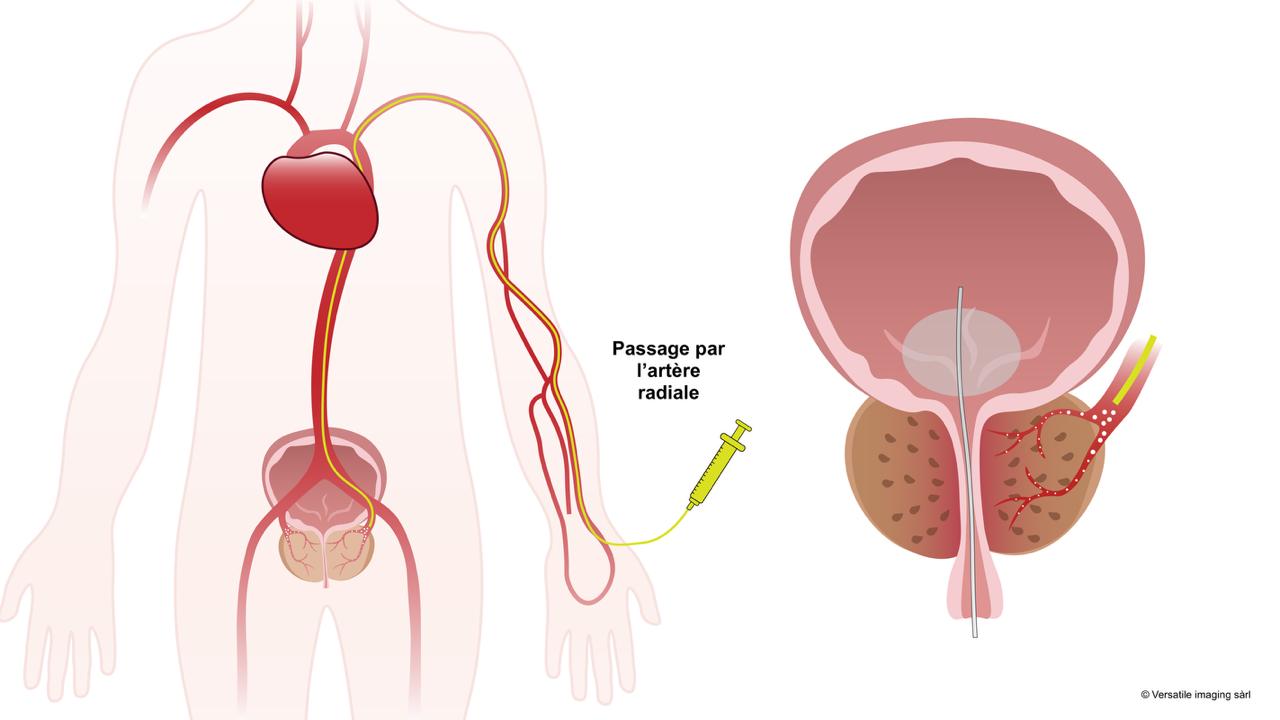
La durée de l'embolisation prostatique varie entre 1h30 et 3h, selon l'anatomie des artères du pelvis et de la prostate, qui peut parfois rendre l'accès plus complexe en raison de tortuosités importantes.
Votre radiologue interventionnel vous reverra ensuite en consultation pour le suivi. Les deux questionnaires que vous aurez remplis lors de la consultation pré-interventionnelle seront répétés pour évaluer le bénéfice sur vos symptômes. Le rythme de suivi est adapté à chaque cas particulier (en général à 3-6 mois). Souvent, un examen IRM est répété pour mieux évaluer la nécrose de la portion hypertrophiée de la prostate et sa diminution de taille. Les tests de débitmètre urinaire seront également répétés.
| Critère | TURP / Chirurgie | Embolisation (EAP) |
|---|---|---|
| Hospitalisation | Oui (plusieurs jours, sonde urinaire) | Ambulatoire ou courte hospitalisation |
| Anesthésie | Générale ou rachianesthésie | Locale +/- sédation |
| Cicatrice | Voie endoscopique (urètre) | Aucune (ponction artérielle) |
| Éjaculation rétrograde | 30–40 % (TURP), quasi-constante (laser) | Non |
| Dysfonction érectile | Possible | Non |
| Récupération | Plusieurs semaines | Quelques jours |
| Risque hémorragique | 2 % (transfusion) | Très faible |
| Retraitement possible | Oui, mais plus risqué | Oui, simple |
L'embolisation des artères prostatiques est une thérapie qui peut désormais être proposée précocement, en alternative aux médicaments ou à un traitement chirurgical/endoscopique.
L'objectif de l'étude PARTEM était d'évaluer les effets à deux ans d'une approche mini-invasive, l'embolisation des artères prostatiques (EAP), en comparaison avec un traitement médicamenteux chez des patients ayant un adénome prostatique supérieur à 50 g.
L'étude a recruté 90 patients répartis dans 10 centres hospitaliers en France, entre septembre 2016 et février 2020. Tous les patients présentaient des symptômes urinaires gênants, malgré un traitement par alpha-bloquants, et ces symptômes étaient mesurés par l'International Prostatic Symptom Score (IPSS).
Les patients ont été répartis aléatoirement en deux groupes : 44 d'entre eux ont reçu une EAP et 43 ont été traités par une combinaison de dutastéride (0.5 mg) et tamsulosine (0.4 mg) administrée quotidiennement.
Après 9 mois, une réduction significative des symptômes a été observée dans le groupe EAP, par rapport à celui recevant le traitement combiné, tant sur le plan clinique que statistique. De plus, des améliorations notables ont été constatées en ce qui concerne les symptômes sexuels dans le groupe EAP. La procédure, réalisée en hospitalisation de jour, s'est accompagnée de quelques effets secondaires mineurs immédiatement après l'intervention.

Une étude randomisée récente de 2024, appelée 'P-EASY ADVANCE', a examiné l'efficacité de l'embolisation de l'artère prostatique (PAE) comparée à la thérapie médicamenteuse combinant tamsulosine et dutastéride chez des hommes souffrant d'hyperplasie bénigne de la prostate (BPH) et n'ayant reçu aucun traitement préalable. L'étude a été menée auprès de 39 hommes répartis en deux groupes, recevant soit un traitement médicamenteux, soit une PAE, avec un suivi incluant des études urodynamiques, des évaluations de symptômes (IPSS), et des échographies. Les résultats montrent que les deux interventions améliorent les symptômes urinaires, mais la PAE offre des avantages supérieurs. Les patients ayant subi une PAE ont observé une réduction plus significative de la taille de leur prostate, une diminution des symptômes de vidange incomplète, et une augmentation plus marquée du débit urinaire maximal (Qmax) par rapport au groupe sous médication. De plus, la PAE a entraîné une amélioration notable de la qualité de vie des participants. En revanche, le traitement médicamenteux a été associé à davantage d'effets secondaires sexuels tels que des troubles de l'éjaculation, tandis que les effets secondaires de la PAE, comme une fréquence urinaire accrue et des douleurs mictionnelles, se sont révélés transitoires.
Ces résultats montrent que l'embolisation des artères prostatiques apparaît comme une alternative efficace au traitement médicamenteux pour les hommes atteints de BPH n'ayant jamais été traités. Cette étude est la première à comparer la PAE et une thérapie combinée chez des patients naïfs de traitement, suggérant que la PAE pourrait être envisagée comme une option de première ligne pour atténuer les symptômes urinaires et améliorer la qualité de vie, avec un profil d'effets secondaires plus favorable que la médication.

Encore plus récemment (2024), une étude scientifique appelée méta-analyse a comparé l'embolisation des artères prostatiques à des procédures chirurgicales comme la résection endoscopique transurétrale de la prostate et la prostatectomie simple ouverte pour traiter l'hypertrophie bénigne de la prostate. Les résultats montrent que l'embolisation est un traitement efficace pour améliorer les symptômes et les mesures urodynamiques et qu'elle offre surtout des avantages en matière de réduction des complications.

Radiologue interventionnel
Le Dr Nicolas Villard est un médecin suisse spécialisé en radiologie interventionnelle. Expert en embolisation des artères prostatiques, il propose cette technique mini-invasive innovante aux patients de Suisse Romande.
Fort de son expertise en radiologie interventionnelle et en embolisation, il maîtrise les techniques les plus avancées pour assurer des résultats optimaux tout en minimisant les risques pour le patient.
Il exerce cette activité à Lausanne et à Genève, en collaboration étroite avec les urologues de la région. Les consultations peuvent être réalisées en français, anglais ou allemand.
Clinique Générale Beaulieu
Chemin de Beau-Soleil 20, 1206 Genève
Liste des autres médecins réalisant cette intervention en Suisse Romande →
Pour une consultation, contactez le secrétariat du Dr Villard.
Merci de faire parvenir au secrétariat vos résultats récents (rapports d'urologie, IRM prostatique, bilan sanguin).
Sélectionnez un créneau directement en ligne pour une consultation à Genève ou Lausanne.
Note : Il est essentiel de consulter votre spécialiste radiologue interventionnel pour obtenir des informations personnalisées et adaptées à votre état de santé.
